1. Qual è il vantaggio dell'ecografia polmonare?
Negli ultimi anni l’ecografia polmonare è stata utilizzata sempre più clinicamente.Dal metodo tradizionale di valutare solo la presenza e la quantità di versamento pleurico, ha rivoluzionato l'esame per immagini del parenchima polmonare.Possiamo diagnosticare le 5 cause gravi più comuni di insufficienza respiratoria acuta (edema polmonare, polmonite, embolia polmonare, BPCO, pneumotorace) in oltre il 90% dei casi con una semplice ecografia polmonare di 3-5 minuti.Quella che segue è una breve introduzione al processo generale dell'ecografia polmonare.
2. Come scegliere una sonda ecografica?
Le sonde più comunemente utilizzate per l'ecografia polmonare sonoL10-5(chiamata anche sonda per piccoli organi, gamma di frequenza 5~10MHz array lineare) eC5-2(chiamata anche sonda addominale o array convesso grande convesso da 2~5 MHz), alcuni scenari possono anche utilizzare P4-2 (chiamato anche sonda cardiaca, array a fasi da 2~4 MHz).
Con la tradizionale sonda per piccoli organi L10-5 è facile ottenere una linea pleurica chiara e osservare l'eco del tessuto subpleurico.La costola può essere utilizzata come marker per osservare la linea pleurica, che può essere la prima scelta per la valutazione del pneumotorace.La frequenza delle sonde addominali è moderata e la linea pleurica può essere osservata più chiaramente esaminando l'intero torace.Le sonde Phased Array sono facili da acquisire attraverso lo spazio intercostale e hanno una profonda profondità di rilevamento.Sono spesso utilizzati nella valutazione dei versamenti pleurici, ma non sono efficaci nel rilevare il pneumotorace e le condizioni dello spazio pleurico.
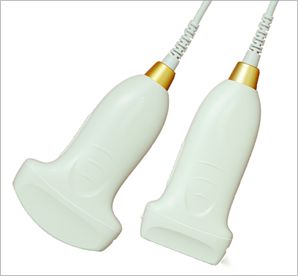
3. Quali parti devono essere controllate?
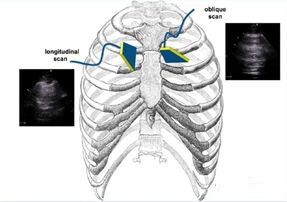
L'ecografia polmonare è comunemente utilizzata nello schema dell'ecografia polmonare modificata al letto del paziente (mBLUE) o nello schema a due polmoni a 12 divisioni e nello schema a 8 divisioni.Nello schema mBLUE sono presenti un totale di 10 punti di controllo su entrambi i lati dei polmoni, adatti a situazioni che richiedono un'ispezione rapida.Lo schema a 12 zone e lo schema a 8 zone prevedono di far scorrere la sonda ecografica in ciascuna area per una scansione più approfondita.
Le posizioni di ciascun checkpoint nello schema mBLUE sono mostrate nella figura seguente:
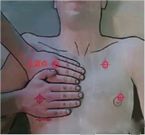
| punto di controllo | Posizione |
| punto blu | Il punto tra il dito medio e la base dell'anulare sul lato della testa |
| punto del diaframma | Trovare la posizione del diaframma con la sonda ecografica nella linea medioascellare |
| punto M
| Il punto medio della linea che collega il punto blu superiore e il punto del diaframma |
| Punto PLAPS
| L'intersezione della linea di estensione del punto M e la linea perpendicolare alla linea ascellare posteriore |
| punto blu posteriore
| L'area tra l'angolo sottoscapolare e la colonna vertebrale |
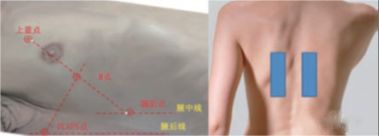
Lo schema a 12 divisioni si basa sulla linea parasternale del paziente, sulla linea ascellare anteriore, sulla linea ascellare posteriore e sulla linea paraspinale per dividere il torace in 6 aree della parete toracica anteriore, laterale e posteriore e ciascuna area è ulteriormente divisa in due aree , su e giù, per un totale di 12 aree.la zona.Lo schema a otto partizioni non include le quattro aree della parete toracica posteriore ed è spesso utilizzato nella diagnosi e nella valutazione ecografica per la sindrome polmonare interstiziale.Il metodo di scansione specifico consiste nell'iniziare dalla linea mediana in ciascuna area, l'asse centrale della sonda è completamente perpendicolare al torace osseo (piano longitudinale), prima scorrere lateralmente alla linea di demarcazione, ritornare alla linea mediana, quindi scorrere medialmente alla linea di demarcazione, e poi ritorna alla linea mediana.
4. Come analizzare le immagini ecografiche?
Come tutti sappiamo, l'aria è il "nemico" degli ultrasuoni, perché gli ultrasuoni decade rapidamente nell'aria e la presenza di aria nel polmone rende difficile l'immagine diretta del parenchima polmonare.In un polmone normalmente dilatato, l'unico tessuto che può essere rilevato è la pleura, che appare agli ultrasuoni come una linea iperecogena orizzontale chiamata linea pleurica (quella più vicina allo strato dei tessuti molli).Inoltre, sono presenti artefatti paralleli e ripetitivi della linea orizzontale iperecogena chiamati linee A sotto la linea pleurica.La presenza di una linea A significa che c'è aria sotto la linea pleurica, che può essere aria polmonare normale o aria libera in un pneumotorace.
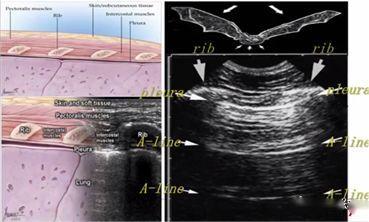
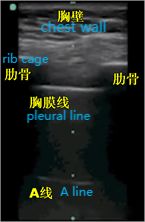
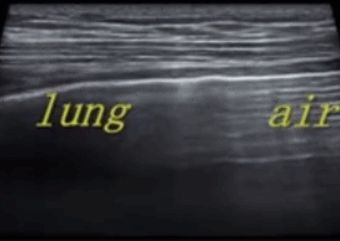
Durante l'ecografia polmonare, viene localizzata per prima la linea pleurica, a meno che non vi sia molto enfisema sottocutaneo, che di solito è visibile.Nei polmoni normali, la pleura viscerale e parietale possono scivolare l'una rispetto all'altra durante la respirazione, fenomeno chiamato scorrimento polmonare.Come mostrato nelle due immagini successive, l'immagine superiore presenta uno scorrimento polmonare mentre l'immagine inferiore non presenta alcuno scorrimento polmonare.
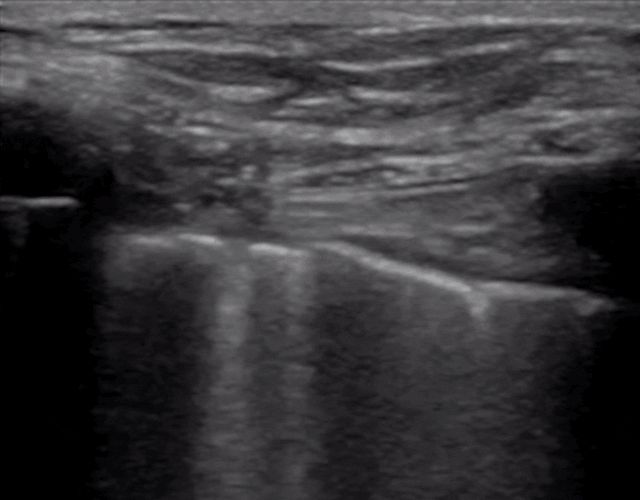
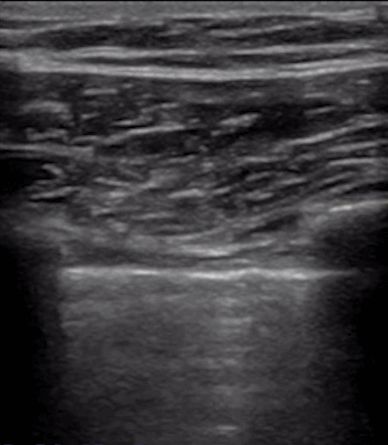
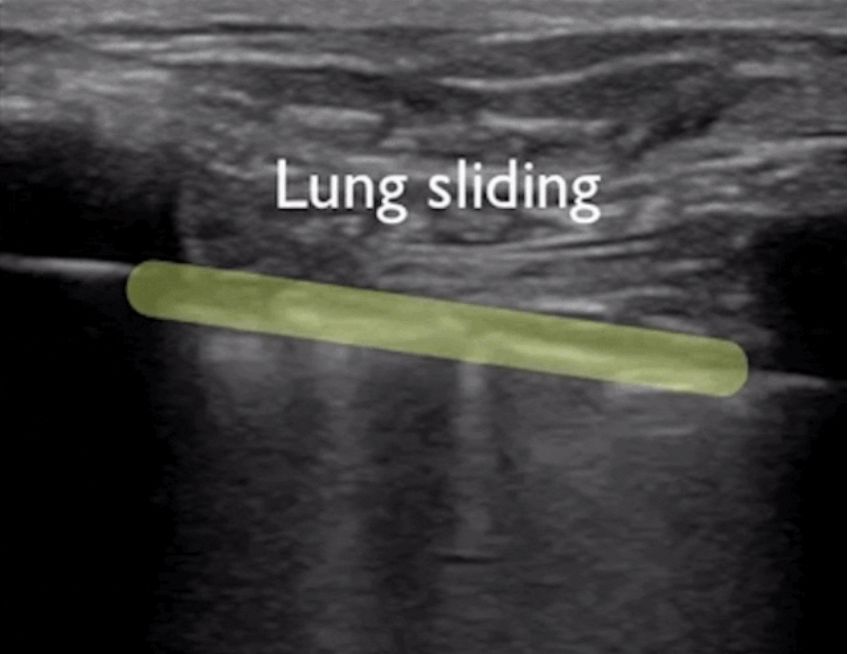
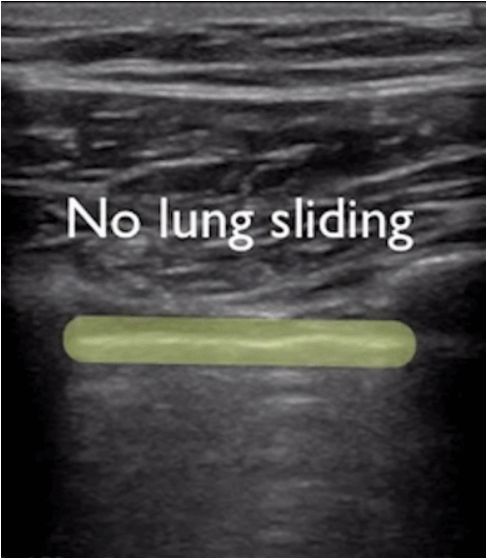
Generalmente, nei pazienti affetti da pneumotorace, ovvero da un versamento pleurico consistente che tiene i polmoni lontani dalla parete toracica, il segno dello scivolamento polmonare scompare.Oppure la polmonite consolida i polmoni e compaiono aderenze tra i polmoni e la parete toracica, che possono anche far scomparire il segno di scivolamento del polmone.L'infiammazione cronica produce tessuto fibroso che riduce la mobilità polmonare e i tubi di drenaggio toracico non possono vedere lo scorrimento del polmone come nella BPCO avanzata.
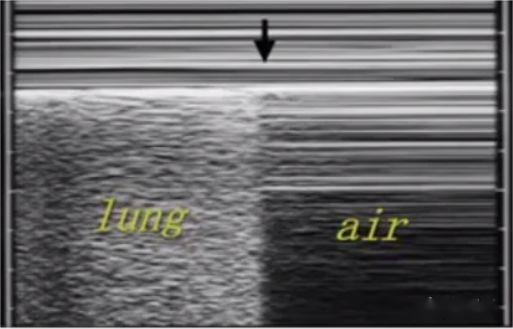
Se si osserva la linea A significa che c'è aria sotto la linea pleurica e scompare il segno di scorrimento del polmone, è probabile che si tratti di pneumotorace ed è necessario trovare un punto polmonare per la conferma.Il punto polmonare è il punto di transizione dall'assenza di scorrimento polmonare allo scorrimento polmonare normale nel pneumotorace ed è il gold standard per la diagnosi ecografica del pneumotorace.
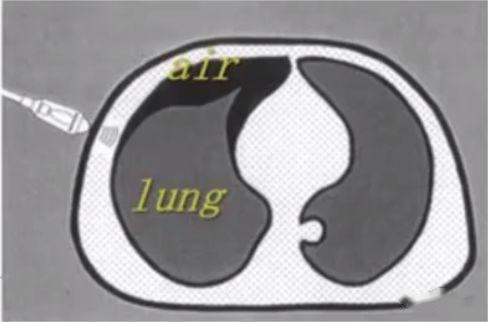
Più linee parallele formate da una parete toracica relativamente fissa possono essere viste con l'ecografia in modalità M.Nelle normali immagini del parenchima polmonare, a causa dello scorrimento avanti e indietro del polmone, si formano echi simili a sabbia al di sotto, il cosiddetto segno della spiaggia.C'è aria sotto il pneumotorace e non c'è scorrimento del polmone, quindi si formano più linee parallele, chiamate segni del codice a barre.Il punto di divisione tra il segnale della spiaggia e il segnale del codice a barre è il punto polmonare.
Se la presenza delle linee A non è visibile in un'immagine ecografica, significa che alcune strutture tissutali del polmone sono cambiate, consentendogli di trasmettere gli ultrasuoni.Artefatti come le linee A scompaiono quando lo spazio pleurico originale viene riempito da tessuti come sangue, fluidi, infezioni, contusioni causate da sangue coagulato o da un tumore.Allora bisogna prestare attenzione al problema della linea B. La linea B, conosciuta anche come segno della "coda di cometa", è una striscia iperecogena simile a un raggio laser che emette verticalmente dalla linea pleurica (pleura viscerale), raggiungendo il fondo dello schermo senza attenuazione.Maschera la linea A e si muove con il respiro.Ad esempio, nell'immagine qui sotto, non possiamo vedere l'esistenza della linea A, ma invece della linea B.
Non preoccuparti se ottieni diverse linee B su un'immagine ecografica, il 27% delle persone normali ha linee B localizzate nello spazio intercostale 11-12 (sopra il diaframma).In condizioni fisiologiche normali, meno di 3 linee B sono normali.Ma quando incontri un gran numero di linee B diffuse, non è normale che sia la prestazione dell'edema polmonare.
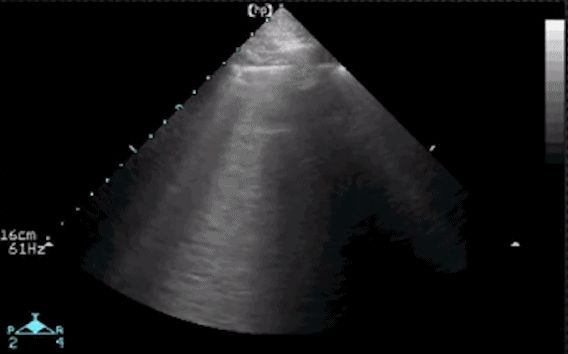
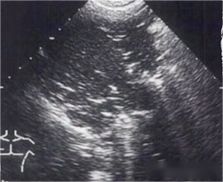
Dopo aver osservato la linea pleurica, linea A o linea B, parliamo di versamento pleurico e consolidamento polmonare.Nella zona posterolaterale del torace è possibile valutare meglio il versamento pleurico e il consolidamento polmonare.L'immagine sotto è un'immagine ecografica esaminata nel punto del diaframma.L'area anecogena nera è il versamento pleurico, che si trova nella cavità pleurica sopra il diaframma.

Allora come si distingue tra versamento pleurico ed emorragia?L'essudato fibroso può talvolta essere osservato nel versamento emopleurico, mentre il versamento è solitamente un'area anecoica omogenea nera, talvolta divisa in piccole camere, e intorno si possono vedere oggetti fluttuanti di varia intensità di eco.
Gli ultrasuoni possono valutare visivamente la maggior parte (90%) dei pazienti con consolidamento polmonare, la cui definizione più elementare è perdita di ventilazione.La cosa sorprendente dell'uso degli ultrasuoni per diagnosticare il consolidamento polmonare è che quando i polmoni di un paziente sono consolidati, gli ultrasuoni possono passare attraverso le aree toraciche profonde del polmone dove avviene il consolidamento.Il tessuto polmonare era ipoecogeno con bordi cuneiformi e indistinti.A volte potresti anche vedere il segno del bronco aereo, che è iperecogeno e si muove con la respirazione.L'immagine ecografica che ha un significato diagnostico specifico per il consolidamento polmonare negli ultrasuoni è il segno simile al tessuto epatico, che è un'eco solida simile al tessuto simile al parenchima epatico che appare dopo che gli alveoli sono pieni di essudato.Come mostrato nella figura seguente, questa è un'immagine ecografica del consolidamento polmonare causato da polmonite.Nell'immagine ecografica, alcune aree possono essere viste come ipoecogene, che assomigliano un po' al fegato, e non si vede alcuna A.
In circostanze normali, i polmoni sono pieni d'aria e l'ecografia color Doppler non può vedere nulla, ma quando i polmoni sono consolidati, specialmente quando c'è una polmonite vicino ai vasi sanguigni, si possono vedere anche le immagini del flusso sanguigno nei polmoni, come segue: mostrato nella figura.

Il suono per identificare la polmonite è l'abilità di base dell'ecografia polmonare.È necessario muoversi avanti e indietro tra le costole per verificare attentamente se c'è un'area ipoecogena, se c'è un segno di bronchi aerei, se c'è un segno simile al tessuto epatico e se c'è una linea A normale o meno.Immagine ecografica polmonare.
5. Come decidere i risultati dell'ecografia?
Attraverso una semplice ecografia (schema mBLUE o schema a dodici zone) è possibile classificare i dati caratteristici e determinare la causa grave dell'insufficienza respiratoria acuta.Completare rapidamente la diagnosi può alleviare più rapidamente la dispnea del paziente e ridurre il ricorso a esami complessi come TC e UCG.Questi dati caratteristici includono: scorrimento polmonare, prestazione A (linee A su entrambe le cavità toraciche), prestazione B (linee B che compaiono in entrambe le cavità toraciche e ci sono non meno di 3 linee B o linee B adiacenti che aderiscano), A/B aspetto (aspetto A su un lato della pleura, aspetto B sull'altro lato), punto polmonare, consolidamento polmonare e versamento pleurico.
Orario di pubblicazione: 20 dicembre 2022