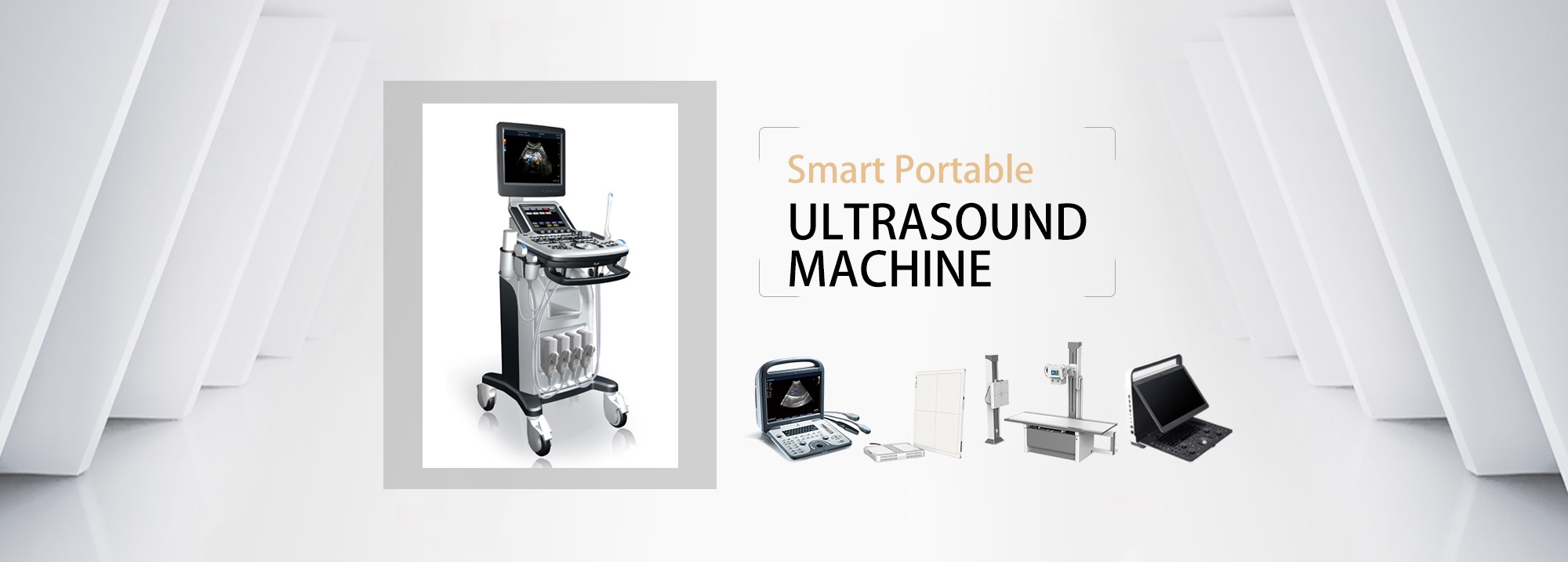
Центральний венозний доступ в анамнезі
1. 1929: німецький хірург Вернер Форссманн встановив сечовий катетер з лівої передньої ліктьової вени та підтвердив рентгенівським знімком, що катетер увійшов у праве передсердя.
2. 1950: центральні венозні катетери масово виробляються як новий варіант для центрального доступу
3. 1952: Aubaniac запропонував пункцію підключичної вени, Wilson згодом запропонував катетеризацію CVC на основі підключичної вени
4. 1953: Свен-Івар Селдінгер запропонував замінити жорстку голку катетером з металевим провідником для периферичної венепункції, і техніка Селдінгера стала революційною технологією встановлення центрального венозного катетера.
5. 1956: Форссманн, Курнан, Річардс отримали Нобелівську премію з медицини за внесок у катетеризацію серця
6. 1968: перший звіт англійською мовою про доступ до внутрішньої яремної вени для моніторингу центрального венозного тиску
7. 1970: Вперше була запропонована концепція тунельного катетера
8. 1978: Венозний доплерівський локатор для маркування поверхні тіла внутрішньої яремної вени
9. 1982: про використання ультразвуку для контролю центрального венозного доступу вперше повідомили Peters et al.
10. 1987: Вернеке та інші вперше повідомили про використання ультразвуку для виявлення пневмотораксу
11. 2001: Бюро досліджень охорони здоров’я та звітності про докази якості вносить ультразвукове дослідження центральних вен у точку догляду до списку 11 методів, які заслуговують на широку рекламу.
12. 2008: Американський коледж лікарів невідкладної допомоги зазначає центральний венозний доступ під ультразвуковим контролем як «основне або первинне застосування екстреного ультразвуку».
13.2017: Амір та інші припускають, що ультразвук можна використовувати для підтвердження розташування CVC і виключення пневмотораксу, щоб заощадити час і забезпечити точність
Визначення центрального венозного доступу
1. CVC зазвичай означає введення катетера в центральну вену через внутрішню яремну вену, підключичну вену та стегнову вену, зазвичай кінчик катетера розташований у верхній порожнистій вені, нижній порожнистій вені, кавально-передсердному з’єднанні, праве передсердя або плечеголовная вена, серед яких верхня порожниста вена.Перевага віддається венозному або порожнинно-передсердному з’єднанню
2. Периферичний центральний венозний катетер PICC
3. Центральний венозний доступ в основному використовується для:
а) Концентрована ін'єкція вазопресину, інозиту та ін.
b) Катетери великого діаметра для інфузії реанімаційних рідин і продуктів крові
c) Катетер великого отвору для замісної ниркової терапії або плазмообмінної терапії
г) Парентеральне харчування
д) Тривале лікування антибіотиками або хіміотерапією
f) Охолоджуючий катетер
g) Оболонки або катетери для інших ліній, таких як катетери легеневої артерії, електрокардіостимулятори та ендоваскулярні процедури або для серцевих інтервенційних процедур тощо.
Основні принципи встановлення ЦВК під ультразвуковим контролем
1. Припущення традиційної канюляції CVC на основі анатомічних орієнтирів: очікувана судинна анатомія та прохідність вен
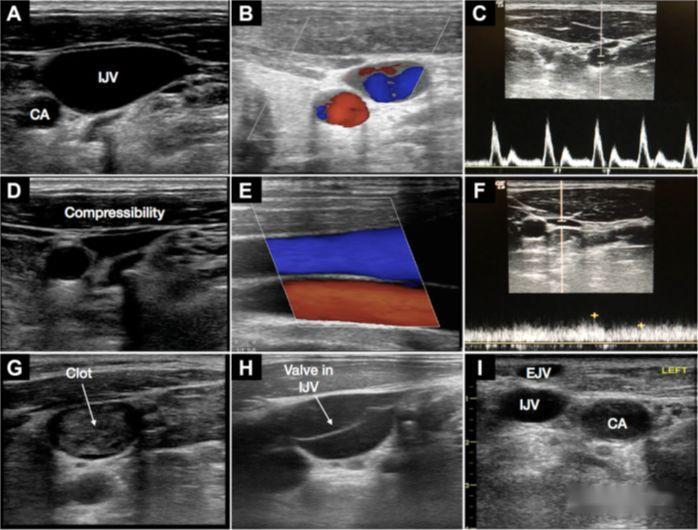
2. Принципи УЗД
а) Анатомічні варіації: розташування вени, самі анатомічні маркери на поверхні тіла;ультразвук дозволяє в реальному часі візуалізувати та оцінити судини та прилеглу анатомію
b) Прохідність судин: передопераційна УЗД може вчасно виявити тромбоз і стеноз (особливо у важкохворих пацієнтів із високою частотою тромбозу глибоких вен)
c) Підтвердження положення введеної вени та наконечника катетера: спостереження в режимі реального часу за входом провідника у вену, брахіоцефальну вену, нижню порожнисту вену, праве передсердя або верхню порожнисту вену
г) Зменшення ускладнень: тромбоз, тампонада серця, пункція артерії, гемоторакс, пневмоторакс
Вибір зонда та обладнання
1. Характеристики обладнання: 2D-зображення є основою, кольоровий та імпульсний доплер можуть розрізняти артерії та вени, ведення медичних записів як частина медичних записів пацієнтів, стерильна кришка зонда/коуплант забезпечує стерильну ізоляцію
2. Вибір зонда:
a) Проникнення: внутрішні яремні та стегнові вени зазвичай знаходяться на глибині 1-4 см під шкірою, а підключична вена потребує 4-7 см.
б) відповідна роздільна здатність і регульований фокус
c) Зонд невеликого розміру: 2~4 см завширшки, легко спостерігати за довгою та короткою осями кровоносних судин, легко розмістити зонд і голку
d) зазвичай використовується мала лінійна матриця 7~12 МГц;маленький опуклий під ключицею, зонд дитячої ключки
Метод короткої осі та метод довгої осі
Співвідношення між зондом і голкою визначає, чи знаходиться він у площині чи поза площиною
1. Кінчик голки не видно під час операції, а положення кінчика голки потрібно визначити шляхом динамічного погойдування зонда;переваги: коротка крива навчання, краще спостереження за периваскулярною тканиною та легке розміщення зонда для товстих людей із короткою шиєю;
2. Повне тіло голки та кінчик голки можна побачити під час операції;важко постійно тримати кровоносні судини та голки в площині ультразвукового зображення
статичний і динамічний
1. Статичний метод, ультразвук використовується лише для передопераційної оцінки та вибору точок введення голки
2. Динамічний метод: пункція під ультразвуковим контролем в режимі реального часу
3. Метод розмітки поверхні тіла < статичний метод < динамічний метод
Пункція та катетеризація ССВ під контролем УЗД
1. Передопераційна підготовка
a) Реєстрація інформації про пацієнта для ведення записів у карті
b) Скануйте ділянку для пункції, щоб підтвердити анатомію та прохідність судин і визначити план хірургічного втручання
c) Налаштуйте посилення зображення, глибину тощо, щоб отримати найкращий стан зображення
d) Розташуйте ультразвукове обладнання так, щоб точка проколу, зонд, екран і лінія зору були колінеарними
2. Інтраопераційні навички
a) Фізіологічний розчин використовується на поверхні шкіри замість контактної речовини, щоб запобігти потраплянню контактної речовини в організм людини
b) Недомінуюча рука злегка тримає зонд і злегка спирається на пацієнта для стабілізації
c) Не зводьте очей з екрану ультразвуку та відчуйте руками зміни тиску, що повертаються голкою (відчуття провалу)
г) Введення дротяного провідника: автор рекомендує, щоб принаймні 5 см дротяного провідника розташовувалися в центральній венозній судині (тобто дротяний провідник повинен бути щонайменше на 15 см від місця голки);Необхідно ввести 20~30 см, але напрямний дріт входить настільки глибоко, що легко викликати аритмію
e) Підтвердження положення провідника: відскануйте вздовж короткої, а потім довгої осі кровоносної судини з дистального кінця та відстежуйте положення дроту.Наприклад, при пункції внутрішньої яремної вени необхідно переконатися, що провідник входить у плечеголовную вену.
f) Зробіть невеликий надріз скальпелем перед розширенням, розширювач проходить через всю тканину перед кровоносною судиною, але уникайте проколювання кровоносної судини
3. Капкан для канюляції внутрішньої яремної вени
a) Взаємозв’язок між сонною артерією та внутрішньою яремною веною: анатомічно внутрішня яремна вена зазвичай розташована на зовнішній стороні артерії.Під час сканування по короткій осі, оскільки шия кругла, сканування в різних положеннях утворює різні кути, і може виникнути перекриття вен і артерій.Феномен.
б) Вибір точки входу голки: діаметр проксимальної трубки великий, але вона ближче до легені, і ризик пневмотораксу високий;рекомендується провести сканування, щоб підтвердити, що кровоносна судина в місці входу голки знаходиться на глибині 1-2 см від шкіри
в) Попередньо проскануйте всю внутрішню яремну вену, оцініть анатомію та прохідність кровоносної судини, уникніть тромбу та стенозу в місці пункції та відокремте її від сонної артерії.
d) Уникайте пункції сонної артерії: перед вазодилатацією необхідно підтвердити точку пункції та положення провідника на довгій і короткій осях.З міркувань безпеки зображення довгої осі дроту-провідника має бути видно в брахіоцефальній вені.
e) Поворот голови. Традиційний метод пункції для маркування рекомендує повертати голову, щоб підкреслити позначку грудинно-ключично-соскоподібного м’яза, а також оголювати та фіксувати внутрішню яремну вену, але поворот голови на 30 градусів може призвести до перекриття внутрішньої яремної вени та сонної артерії більш ніж 54%, а пункція під контролем УЗД неможлива.Рекомендується звернути
4.Катетеризація підключичної вени
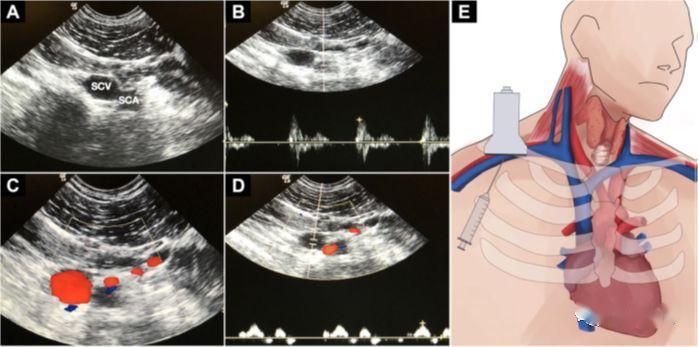
а) Слід зазначити, що УЗД підключичної вени є дещо складним
б) Переваги: анатомічне положення вени відносно надійне, що зручно для пункції в площині
c) Навички: зонд розташовують уздовж ключиці в ямці під нею, показуючи вид по короткій осі, і зонд повільно ковзає вниз посередині;технічно тут проколюють пахвову вену;поверніть зонд на 90 градусів, щоб показати довгу ось кровоносної судини, зонд трохи нахилений до голови;після того, як зонд стабілізується, голка проколюється з центру зонда, і голка вводиться під ультразвуковим контролем у реальному часі
d) Нещодавно для наведення використовували невеликий мікроконвексний прокол із трохи нижчою частотою, а зонд менший і дозволяє бачити глибше
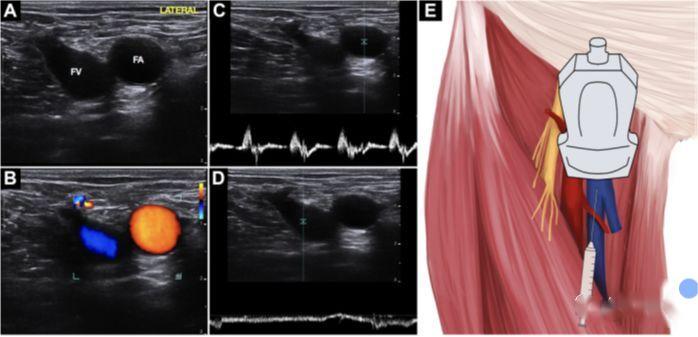
5. Катетеризація стегнової вени
a) Переваги: Тримайте подалі від дихальних шляхів та обладнання для моніторингу, відсутність ризику пневмотораксу та гемотораксу
б) Немає багато літератури про пункцію під контролем УЗД.Дехто вважає дуже надійним прокол поверхні тіла явними маркерами, але УЗД неефективно.Ультразвукове спостереження дуже підходить для анатомічних змін ФВ і зупинки серця.
c) Постава лапки жаби зменшує перекриття верхньої частини FV з FA, піднімає голову та витягує ноги назовні, щоб розширити венозний просвіт
г) Техніка така ж, як і при пункції внутрішньої яремної вени
Позиціонування провідника для УЗД серця
1. УЗД серця TEE має найточніше позиціонування наконечника, але воно шкодить і не може використовуватися регулярно
2. Метод посилення контрасту: використовуйте мікробульбашки у струшуючому фізіологічному розчині як контрастну речовину та введіть у праве передсердя протягом 2 секунд після викиду ламінарного потоку з кінчика катетера
3. Потрібен великий досвід ультразвукового сканування серця, але його можна перевірити в реальному часі, привабливо
УЗД легень для виключення пневмотораксу
1. Центральна венозна пункція під ультразвуковим контролем не тільки знижує частоту пневмотораксу, але також має високу чутливість і специфічність для виявлення пневмотораксу (вища, ніж рентген грудної клітки)
2. Рекомендується інтегрувати його в процес післяопераційного підтвердження, який можна швидко і точно перевірити біля ліжка.Якщо його об’єднати з попереднім розділом УЗД серця, очікується, що це скоротить час очікування використання катетера.
3. УЗД легень: (зовнішня додаткова інформація, лише для довідки)
Нормальне зображення легень:
Лінія A: плевральна гіперехогенна лінія, яка ковзає під час дихання, за якою йдуть численні лінії, паралельні їй, рівновіддалені та ослаблені з глибиною, тобто ковзання легенів
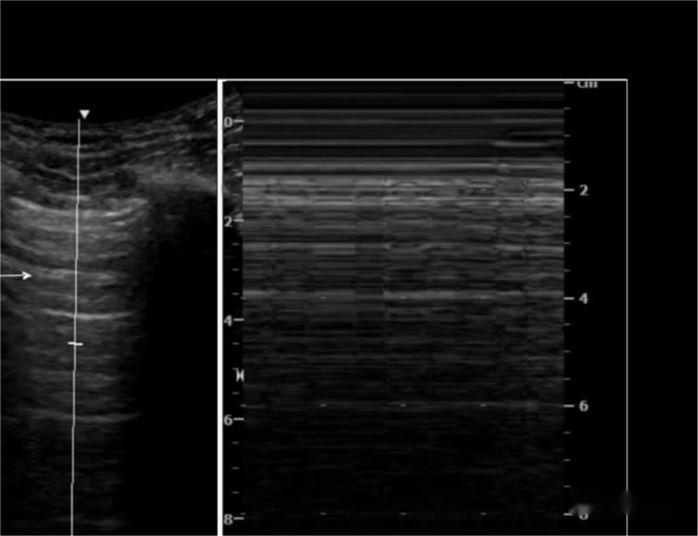
М-УЗД показало, що гіперехогенна лінія, що рухається в напрямку зонда з диханням, схожа на море, а лінія грудного плесна – піщану, тобто пляжний знак.
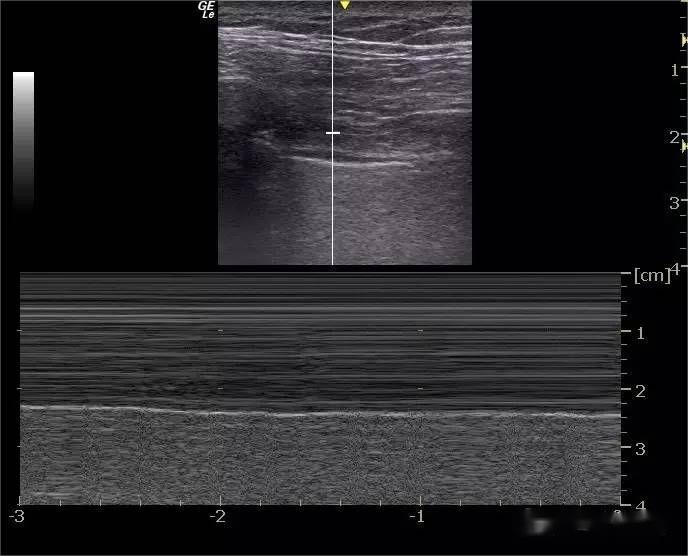
У деяких нормальних людей останній міжреберний простір над діафрагмою може виявляти менше 3 зображень, схожих на лазерний промінь, що походять від лінії грудного плесна, простягаються вертикально в нижній частині екрана та повертаються з диханням — лінія B
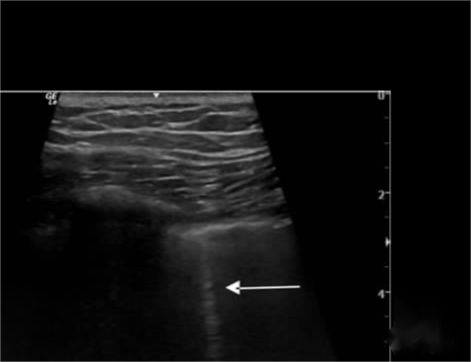
Зображення пневмотораксу:
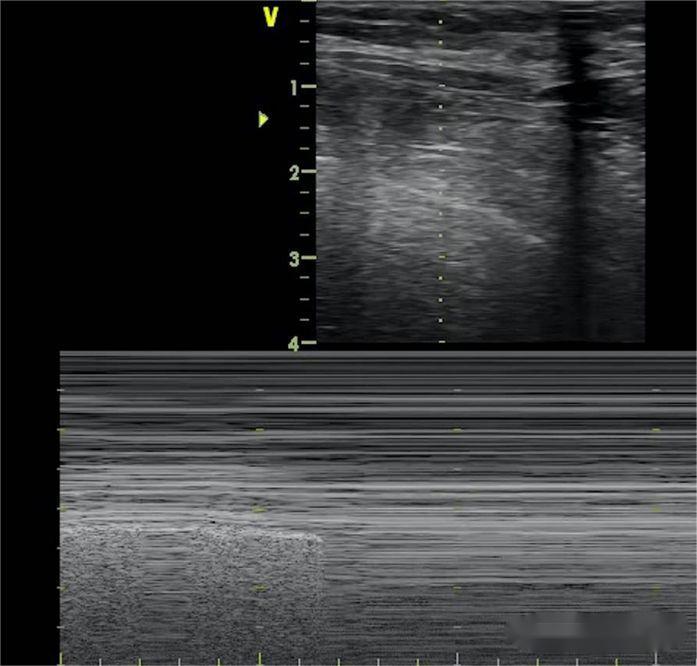
Лінія B зникає, легеневе ковзання зникає, а знак пляжу замінюється знаком штрих-коду.Крім того, знак легеневої точки використовується для визначення ступеня пневмотораксу, і легенева точка з’являється там, де почергово з’являються знак пляжу та знак штрих-коду.
Навчання CVC під контролем УЗД
1. Відсутність консенсусу щодо стандартів навчання та сертифікації
2. Існує думка, що методи сліпого введення втрачаються під час вивчення ультразвукових методів;однак у міру того, як ультразвукові методи стають все більш поширеними, слід враховувати вибір між безпекою пацієнта та підтримкою методів, які, можливо, менш імовірно будуть використовуватися
3. Оцінка клінічної компетентності повинна оцінюватися шляхом спостереження за клінічною практикою, а не покладатися на кількість процедур
на закінчення
Ключем до ефективної та безпечної CVC під ультразвуковим контролем є усвідомлення підводних каменів і обмежень цієї методики на додаток до належного навчання
Час публікації: 26 листопада 2022 р